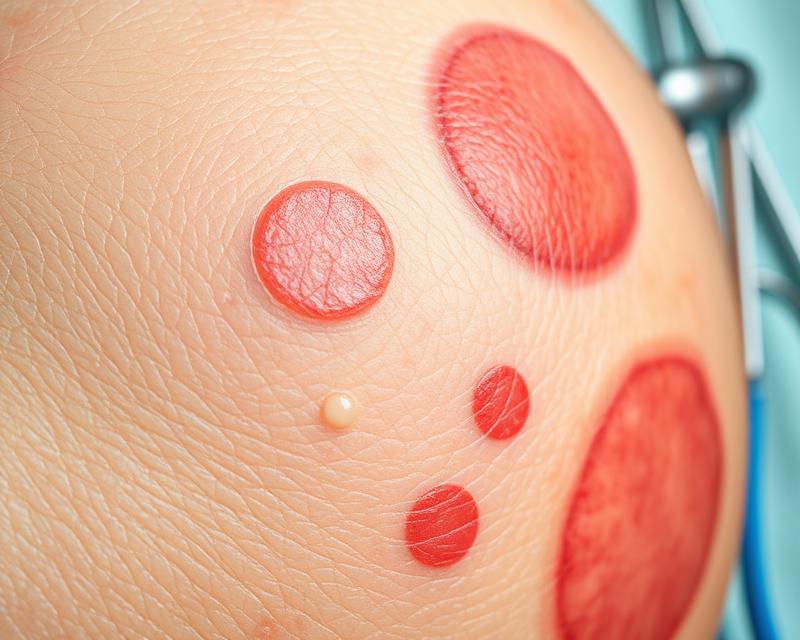
Choroby zakaźne skóry to problem, z którym zmaga się co trzeci człowiek, a ich różnorodność jest zdumiewająca. Od infekcji bakteryjnych, takich jak liszajec zakaźny czy czyrak, po wirusowe, jak opryszczka i ospa wietrzna, każdy typ patogenu niesie ze sobą unikalne wyzwania. Grzybice, pasożyty, a także alergiczne reakcje skórne mogą znacząco wpłynąć na jakość życia, wywołując nie tylko fizyczne, ale i psychiczne dolegliwości. Zrozumienie tych chorób, ich objawów oraz metod diagnostycznych i leczenia jest kluczowe dla skutecznej profilaktyki i terapii. Warto przyjrzeć się tym zagadnieniom, aby lepiej chronić swoją skórę przed zagrożeniami.
Choroby zakaźne skóry
Choroby zakaźne skóry to schorzenia, które powstają w wyniku działania różnych patogenów, takich jak wirusy, bakterie, grzyby czy pasożyty. Te infekcje mogą objawiać się bólem, pieczeniem oraz widocznymi zmianami skórnymi. Wyróżniamy kilka głównych kategorii tych dolegliwości:
- Choroby bakteryjne: wśród najczęściej spotykanych chorób bakteryjnych można wymienić liszajec i zapalenie mieszków włosowych. Liszajec, wywoływany przez bakterie Staphylococcus aureus oraz Streptococcus pyogenes, objawia się pęcherzami oraz strupami na skórze, natomiast zapalenie mieszków włosowych skutkuje bolesnymi grudkami pojawiającymi się wokół włosów,
- Choroby wirusowe: w grupie chorób wirusowych wyróżnia się opryszczkę spowodowaną wirusem Herpes Simplex. To schorzenie charakteryzuje się powstawaniem pęcherzyków w okolicach ust lub narządów płciowych. Innym przykładem są brodawki wirusowe wywoływane przez wirusy brodawczaka ludzkiego (HPV),
- Choroby grzybicze: do grzybiczych chorób skóry zalicza się grzybicę stóp oraz paznokci. Grzyby dermatofitowe atakują skórę i jej przydatki, co prowadzi do nieprzyjemnego świądu oraz łuszczenia naskórka,
- Choroby pasożytnicze: nie można również zapomnieć o chorobach pasożytniczych skóry, takich jak wszawica i świerzb. Wszawica jest efektem obecności wszołów na głowie i ciele, natomiast świerzb jest wynikiem infestacji przez roztocza Sarcoptes scabiei, co powoduje intensywny świąd.
Choroby zakaźne skóry są bardzo powszechne; statystyki pokazują, że średnio jedna na trzy do czterech osób boryka się z nimi przynajmniej raz w życiu. Leczenie zależy od rodzaju patogenu i zazwyczaj obejmuje stosowanie odpowiednich leków – przeciwbakteryjnych, przeciwwirusowych lub przeciwgrzybiczych.
Jakie są najczęstsze choroby bakteryjne?
Najczęściej występujące schorzenia bakteryjne to poważne problemy zdrowotne, które mogą mieć niekorzystny wpływ na organizm. Wśród nich wyróżnia się:
- liszajec zakaźny, spowodowany przez gronkowce lub paciorkowce, objawiający się charakterystyczną wysypką oraz owrzodzeniami skóry,
- czyrak, dotyczący infekcji mieszka włosowego, prowadzący do bolesnych guzków oraz ropni, które w niektórych przypadkach wymagają interwencji medycznej,
- angina, czyli zapalenie migdałków,
- borelioza, przenoszona przez kleszcze,
- rzeżączka, infekcja przenoszona drogą płciową.
Każda z wymienionych chorób charakteryzuje się swoimi specyficznymi objawami i metodami leczenia. Kluczowe znaczenie ma wczesne rozpoznanie, które pozwala na skuteczną terapię i minimalizuje ryzyko powikłań zdrowotnych.
Jakie są najczęstsze choroby wirusowe?
Najczęstsze choroby wirusowe są spowodowane działaniem różnych wirusów i prowadzą do rozmaitych objawów. Opryszczka pospolita (HSV) to jedno z najczęściej występujących schorzeń, a aż 90% populacji jest jej nosicielami. Warto dodać, że pierwsza infekcja często nie manifestuje się w żaden sposób.
Inne powszechnie znane choroby wirusowe to:
- ospa wietrzna oraz półpasiec, wywoływane przez wirus Varicella-Zoster,
- grypa oraz COVID-19, które obie objawiają się problemami z układem oddechowym,
- zapalenie wątroby typu B oraz zakażenia wirusem HPV, które niosą ze sobą ryzyko rozwoju nowotworów.
Ospa wietrzna najczęściej dotyka dzieci, natomiast półpasiec może wystąpić u dorosłych, którzy wcześniej przeszli ospę. Każda z tych chorób wymaga odpowiedniej diagnostyki i leczenia, aby zminimalizować ryzyko wystąpienia powikłań zdrowotnych.
Jakie są najczęstsze choroby grzybicze skóry?
Grzybica stóp i grzybica skóry głowy to jedne z najczęściej występujących chorób grzybiczych u ludzi. Zazwyczaj dotyka ona dorosłych w przypadku stóp, natomiast dzieci są bardziej narażone na infekcje skóry owłosionej głowy. Do charakterystycznych objawów grzybicy zalicza się:
- intensywne swędzenie,
- zaczerwienienie,
- łuszczenie się naskórka.
Infekcje grzybicze najczęściej wywoływane są przez dermatofity, które atakują gładką skórę, włosy i paznokcie. Z kolei drożdże prowadzą do powstawania drożdżycy, mogącej pojawić się zarówno na błonach śluzowych, jak i na skórze. Warunki sprzyjające rozwojowi tych schorzeń to przede wszystkim:
- wysoka wilgotność,
- obniżona odporność organizmu.
Skuteczne leczenie grzybic polega na stosowaniu leków przeciwgrzybiczych oraz preparatów odkażających. Kluczowe jest także utrzymanie odpowiedniej higieny osobistej. Warto unikać kontaktu z osobami zakażonymi oraz zainfekowanymi powierzchniami, aby zminimalizować ryzyko zachorowania.
Jakie są najczęstsze choroby pasożytnicze skóry?
Najczęściej spotykanymi chorobami pasożytniczymi skóry są wszawica oraz świerzb.
Wszawica, będąca wynikiem działania wszy, objawia się intensywnym swędzeniem i zmianami skórnymi spowodowanymi drapaniem. W przypadku świerzbu mamy do czynienia z roztoczami, które także prowadzą do silnego dyskomfortu. W niektórych sytuacjach mogą wystąpić pęcherzyki czy wypryski.
Leczenie wszawicy opiera się na stosowaniu różnych preparatów, takich jak:
- permetryna,
- maść krotamitonowa,
- maść siarkowa.
Kluczowe jest objęcie terapią wszystkich członków rodziny oraz osób z najbliższego kręgu, co znacząco ogranicza ryzyko rozprzestrzenienia się tych nieproszonych gości.
Świerzb wymaga podobnych działań terapeutycznych; skuteczność leczenia uzależniona jest od zastosowania odpowiednich preparatów przeciwpasożytniczych.
Do innych pasożytów skórnych należą nużeniec ludzki oraz pchły. Objawy związane z tymi patogenami obejmują swędzenie, wysypki i stany zapalne. Z tego powodu konsultacja z dermatologiem jest niezwykle istotna dla postawienia właściwej diagnozy i rozpoczęcia skutecznego leczenia.
Rodzaje patogenów wywołujących choroby skóry
Patogeny odpowiedzialne za schorzenia skórne można sklasyfikować w cztery główne kategorie: bakterie, wirusy, grzyby oraz pasożyty. Każda z tych grup charakteryzuje się odmiennymi właściwościami i może prowadzić do różnorodnych problemów dermatologicznych.
Bakterie stanowią najczęstszy powód zakażeń skóry. Do najważniejszych należą:
- gronkowce,
- paciorkowce.
Gronkowce wywołują takie infekcje jak liszajec czy czyrak, które objawiają się zaczerwienieniem, obrzękiem i ropnymi zmianami na skórze. Paciorkowce mogą prowadzić do zapalenia tkanki łącznej; ten stan również wymaga zastosowania antybiotyków.
Wirusy wpływają na zdrowie skóry w różnoraki sposób. Przykłady chorób wirusowych to:
- opryszczka wargowa,
- półpasiec.
Te wirusy atakują komórki naskórka, a ich skutki mogą być długotrwałe, nawet po ustąpieniu objawów.
Grzyby także mają znaczący wpływ na problemy skórne. Dermatofity są odpowiedzialne za choroby takie jak:
- grzybica stóp,
- grzybica paznokci.
Z drugiej strony drożdże, takie jak Candida, mogą prowadzić do stanów zapalnych u osób z osłabionym układem odpornościowym. Objawy związane z tymi infekcjami często obejmują swędzenie oraz łuszczenie się skóry.
Pasożyty, takie jak wszy i roztocza (np. świerzb), wywołują intensywne swędzenie oraz stany zapalne skóry wskutek ich żerowania na organizmie ludzkim. Infekcje pasożytnicze wymagają szczególnych metod leczenia oraz działań profilaktycznych związanych z higieną osobistą.
Zrozumienie różnorodności patogenów jest kluczowe dla skutecznej diagnostyki i terapii chorób skórnych. Dzięki temu można szybko wdrożyć odpowiednie działania terapeutyczne, co pozwala złagodzić objawy i przywrócić zdrowie skóry.
Jak wirusy wpływają na skórę?
Zakażenia wirusowe mają znaczący wpływ na naszą skórę, prowadząc do różnorodnych zmian. Wirusy takie jak wirus opryszczki, HPV czy wirus ospy wietrznej mnożą się w komórkach naskórka, co objawia się w postaci:
- pęcherzyków,
- owrzodzeń,
- nieprzyjemnego swędzenia.
W przypadku wirusa opryszczki najczęściej obserwujemy zmiany wokół ust i narządów płciowych. Po pęknięciu pęcherzyków mogą pojawić się bolesne nadżerki, które dodatkowo utrudniają codzienne funkcjonowanie. Z kolei wirus HPV jest odpowiedzialny za tworzenie brodawek – charakterystycznych szorstkich i wypukłych zmian skórnych. W przypadku ospy wietrznej wysypka zaczyna od czerwonych plam, które szybko przekształcają się w swędzące pęcherzyki.
Dodatkowo te infekcje mogą wywoływać ogólne symptomy chorobowe, takie jak:
- gorączka,
- uczucie osłabienia organizmu.
Zakażenia wirusowe skóry często wymagają pomocy medycznej, aby złagodzić objawy oraz zapobiec możliwym powikłaniom zdrowotnym.
Jakie bakterie są gronkowcami i paciorkowcami?
Gronkowce i paciorkowce to dwa główne rodzaje bakterii odpowiedzialnych za wiele chorób skórnych. Gronkowce, należące do rodzaju Staphylococcus, to bakterie Gram-dodatnie, które występują w charakterystycznych grupach. Najbardziej powszechnym gatunkiem jest gronkowiec złocisty (Staphylococcus aureus), który może prowadzić do infekcji takich jak liszajec zakaźny czy czyrak.
Z kolei paciorkowce to kuliste bakterie Gram-dodatnie, organizujące się w łańcuszki. W ich obrębie znajduje się wiele gatunków, w tym Streptococcus pyogenes, który również przyczynia się do zakażeń skórnych. Te bakterie charakteryzują się dużą inwazyjnością i mają zdolność łatwego przenikania do głębszych warstw skóry oraz tkanki łącznej.
Oba typy bakterii stanowią znaczące zagrożenie w dziedzinie dermatologii, prowadząc do różnorodnych infekcji skórnych. Leczenie tych schorzeń często wymaga zastosowania:
- antybiotyków,
- utrzymania odpowiedniej higieny osobistej,
- monitorowania stanu zdrowia.
Jakie grzyby to dermatofity i drożdże?
Dermatofity to rodzaj grzybów, które wywołują infekcje skórne. Ich głównym źródłem zakażeń są keratyna oraz tkanki rogowe. Te organizmy atakują gładką skórę, włosy i paznokcie, a do najważniejszych przedstawicieli tej grupy należą:
- Trichophyton,
- Microsporum,
- Epidermophyton.
Infekcje wywołane przez dermatofity prowadzą do schorzeń określanych jako dermatofitozy, których objawy obejmują:
- intensywny świąd,
- łuszczenie się naskórka,
- różnorodne zmiany zapalne.
Z drugiej strony mamy drożdże – jednokomórkowe grzyby, z których najważniejszym gatunkiem jest Candida. Drożdżyce mogą występować zarówno na powierzchni skóry, jak i w obrębie błon śluzowych, prowadząc do takich infekcji jak kandydoza. W przypadku drożdżycy objawy mogą obejmować:
- zaczerwienienie,
- obrzęk,
- wydzielinę w postaci ropy lub białego nalotu.
Oba te rodzaje grzybów wymagają odmiennych metod leczenia oraz podejść terapeutycznych. Wybór odpowiedniej strategii zależy od lokalizacji zakażenia oraz jego nasilenia. Należy również podkreślić, że zarówno dermatofity, jak i drożdże mogą powodować poważne problemy zdrowotne u osób z osłabioną odpornością.
Jakie pasożyty wywołują wszawicę i świerzb?
Wszy i roztocza to główni sprawcy, którzy wywołują wszawicę oraz świerzb.
Wszawica ma swoje źródło w weszach ludzkich, które zamieszkują owłosione obszary ciała, takie jak głowa czy okolice łonowe. Najbardziej uciążliwym objawem tej dolegliwości jest intensywne swędzenie spowodowane ukłuciami tych pasożytów.
Świerzb jest rezultatem obecności mikroskopijnych świerzbowców ludzkich. Te maleńkie organizmy drążą nory w skórze i tam składają jaja. Objawy związane ze świerzbem obejmują:
- nieprzyjemny zapach, który często nasila się nocą,
- charakterystyczne zmiany skórne,
- mogą one występować w różnych miejscach, takich jak palce rąk, brzuch czy narządy płciowe.
Obie te przypadłości są zaraźliwe, co sprawia, że niezbędne jest odpowiednie leczenie farmakologiczne oraz działania profilaktyczne mające na celu ich zapobieganie.
Objawy kliniczne chorób zakaźnych skóry
Objawy infekcji skórnych mogą manifestować się na wiele sposobów i zazwyczaj sygnalizują obecność wirusów lub bakterii. Wśród najczęściej występujących symptomów znajdują się:
- pęcherzyki – niewielkie, wypełnione płynem zmiany, które mogą być zarówno swędzące, jak i bolesne,
- nadżerki – ubytki w naskórku, które najczęściej powstają wskutek drapania lub zakażeń,
- strupy – tworzą się, gdy płyny ustrojowe wysychają na ranach.
Do innych charakterystycznych objawów należą:
- guzy – mogą mieć zróżnicowany kształt i rozmiar, często wywołując dyskomfort,
- owrzodzenia – bardziej zaawansowane uszkodzenia skóry, których występowanie może prowadzić do poważniejszych problemów zdrowotnych.
Warto również zauważyć, że te symptomy często współwystępują z innymi reakcjami skórnymi, takimi jak rumień czy obrzęk. Tego rodzaju zmiany mogą świadczyć o ogólnoustrojowej reakcji organizmu na patogeny odpowiedzialne za choroby zakaźne skóry. Świąd to częsta dolegliwość związana z tymi schorzeniami; pacjenci zazwyczaj poszukują pomocy dermatologicznej w celu złagodzenia objawów oraz ustalenia przyczyny zmian skórnych.
Jakie są zmiany skórne: pęcherzyki, nadżerki, strupy?
Zmiany skórne, takie jak pęcherzyki, nadżerki czy strupy, są istotnymi symptomami wielu chorób zakaźnych. Pęcherzyki to niewielkie, wypełnione płynem formacje, które mogą pojawić się na skórze w wyniku różnych infekcji wirusowych lub bakteryjnych. Kiedy pęcherz ulega pęknięciu, może dojść do powstania nadżerki – ubytku w naskórku, który staje się podatny na wtórne zakażenia.
Strupy natomiast to suche skorupki tworzące się podczas procesu gojenia ran i nadżerek. Ich obecność sygnalizuje regenerację skóry po urazie. Warto podkreślić, że te zmiany często występują równocześnie i mogą wskazywać na aktywną chorobę.
Do typowych przykładów zmian skórnych należą:
- pęcherzyki związane z ospą wietrzną,
- nadżerki występujące przy wirusie opryszczki,
- strupy, które powstają podczas gojenia ran po infekcjach bakteryjnych.
Obserwacja tych symptomów jest niezwykle ważna dla postawienia diagnozy oraz leczenia schorzeń dermatologicznych, a także dla zapobiegania możliwym powikłaniom.
Jakie są reakcje skórne: guzy, owrzodzenia, zmiany okolicy narządów płciowych?
Reakcje skórne, takie jak guzki, owrzodzenia czy zmiany w obrębie narządów płciowych, mogą świadczyć o różnych chorobach zakaźnych. Guzy mogą mieć charakter łagodny lub złośliwy, co często wymaga konsultacji z dermatologiem w celu dokładnej diagnozy. Owrzodzenia są głębszymi uszkodzeniami skóry i jeśli nie zostaną odpowiednio leczone, mogą prowadzić do poważniejszych infekcji bakteryjnych.
Zmiany w rejonie narządów płciowych zazwyczaj sugerują infekcje przenoszone drogą płciową. Objawy takie jak:
- świąd,
- pieczenie,
- pęcherze.
powinny być traktowane poważnie; warto wtedy udać się do lekarza. Infekcje te mogą mieć różne podłoże – wirusowe (na przykład wirus opryszczki), bakteryjne (jak kiła) lub pasożytnicze (takie jak wszawica).
W przypadku wirusowych zakażeń, takich jak HPV, można zauważyć wystąpienie brodawek płaskich lub kłykcin kończystych. Z kolei wirus opryszczki powoduje bolesne owrzodzenia zarówno w okolicy genitaliów, jak i wokół ust. Takie infekcje często wiążą się z dużym dyskomfortem oraz ryzykiem powikłań zdrowotnych.
Aby zapobiegać problemom skórnym związanym z infekcjami, regularne badania dermatologiczne oraz znajomość objawów są niezwykle istotne. Warto także poszerzać swoją wiedzę na temat zdrowia intymnego i nie bagatelizować żadnych niepokojących sygnałów ze strony organizmu.
Jakie są specyficzne objawy chorób wirusowych i grzybiczych?
Specyficzne objawy chorób wirusowych i grzybiczych mogą się znacznie różnić, co odgrywa istotną rolę w ich diagnozowaniu i leczeniu.
W przypadku infekcji wirusowych, takich jak opryszczka, można zaobserwować:
- pojawią się pęcherzyki wypełnione płynem,
- owrzodzenia na skórze czy błonach śluzowych,
- ogólne dolegliwości, takie jak gorączka czy osłabienie organizmu.
Z kolei grzybice skóry objawiają się głównie:
- intensywnym swędzeniem,
- zaczerwienieniem,
- łuszczeniem naskórka,
- plamami lub zmianami skórnymi przypominającymi wysypkę.
- przewlekłymi stanami zapalnymi, które wymagają długotrwałego leczenia farmakologicznego.
Warto mieć na uwadze, że zarówno wirusy, jak i grzyby charakteryzują się swoimi unikalnymi cechami patogenetycznymi. Te właściwości mają znaczący wpływ na sposób manifestacji objawów w organizmie człowieka.
Diagnostyka chorób zakaźnych skóry
Diagnostyka chorób zakaźnych skóry odgrywa kluczową rolę w procesie leczenia. Koncentruje się na identyfikacji patogenów odpowiedzialnych za infekcje skórne. Aby tego dokonać, wykorzystuje się różnorodne metody, które można podzielić na badania laboratoryjne oraz kliniczne.
W ramach badań laboratoryjnych przeprowadza się testy mikrobiologiczne. Przykładowo, można zrealizować:
- hodowlę bakterii,
- hodowlę grzybów,
- hodowlę wirusów z próbek pobranych ze skóry.
Równocześnie zaleca się wykonanie badań krwi i moczu w celu wykrycia ewentualnych infekcji systemowych. Warto także rozważyć badania obrazowe, takie jak ultrasonografia (USG) lub rentgenografia (RTG), które dostarczają cennych informacji o zmianach skórnych.
Zadanie dermatologa w diagnozowaniu schorzeń skórnych jest nie do przecenienia. Specjalista ten przeprowadza szczegółowy wywiad oraz fizykalne badanie pacjenta, co umożliwia mu wstępne określenie rodzaju problemu zdrowotnego. Dermatolog interpretuje wyniki przeprowadzonych badań i decyduje o kolejnych krokach diagnostycznych oraz terapeutycznych. Dzięki współpracy z laboratoriami diagnostycznymi może szybko uzyskać potrzebne wyniki i zastosować skuteczne terapie, co znacząco przyczynia się do poprawy stanu zdrowia pacjentów cierpiących na choroby zakaźne skóry.
Jakie są metody diagnostyczne: badania laboratoryjne i kliniczne?
Metody diagnozowania chorób zakaźnych skóry obejmują zarówno badania laboratoryjne, jak i kliniczne. W laboratoriach wykonuje się różnorodne testy, takie jak:
- posiewy pobrane z zmian na skórze,
- hodowla bakterii,
- analiza mikroskopowa,
- badania serologiczne.
Badania kliniczne skupiają się na ocenie wyglądu oraz struktury zmian skórnych. Dermatolog dokładnie bada objawy, takie jak pęcherzyki czy nadżerki, co pozwala na wstępne rozpoznanie danego schorzenia. Połączenie tych dwóch podejść stanowi kluczowy element efektywnej diagnostyki chorób zakaźnych skóry.
Jaka jest rola dermatologa w diagnozowaniu chorób skórnych?
Dermatolog odgrywa kluczową rolę w diagnozowaniu schorzeń skórnych. Dzięki swojej wiedzy i doświadczeniu potrafi zidentyfikować różnorodne problemy zdrowotne. Specjalista przeprowadza szczegółowe badania kliniczne, które obejmują zarówno wizualną ocenę zmian na skórze, jak i wywiady z pacjentami dotyczące ich objawów oraz historii medycznej.
W procesie diagnostyki dermatologicznej istotne jest rozpoznanie patogenów odpowiedzialnych za konkretne schorzenia. W tym celu dermatolog korzysta z różnych metod, takich jak:
- biopsje skóry,
- testy alergiczne.
Te techniki pozwalają mu precyzyjnie określić przyczyny problemów skórnych i w rezultacie zaproponować skuteczne leczenie dostosowane do indywidualnych potrzeb każdego pacjenta.
Co więcej, dermatolog często współpracuje z innymi specjalistami medycznymi, aby ustalić, czy choroby skóry mogą być powiązane z innymi stanami zdrowotnymi. Taki holistyczny sposób podejścia do pacjenta umożliwia lepsze zarządzanie jego zdrowiem oraz minimalizowanie ryzyka nawrotów chorób skórnych.
Leczenie chorób zakaźnych skóry
Leczenie chorób zakaźnych skóry zależy od rodzaju patogenu wywołującego daną infekcję. W przypadku bakterii kluczową rolę odgrywają antybiotyki, które skutecznie eliminują szkodliwe mikroorganizmy. Na przykład w terapii trądziku różowatego czy cellulitu często stosuje się specjalistyczne preparaty działające antybakteryjnie.
W przypadku grzybic skórnych, takich jak grzybica stóp czy paznokci, lekarze zalecają leki przeciwgrzybicze. Mogą to być zarówno środki doustne, jak i miejscowe, które aplikuje się bezpośrednio na dotknięte obszary skóry.
Preparaty używane miejscowo odgrywają kluczową rolę w leczeniu chorób zakaźnych skóry. Różnorodne metody terapeutyczne, takie jak:
- elektrokoagulacja,
- kriochirurgia,
- laseroterapia,
wspierają usuwanie zmian skórnych spowodowanych wirusami lub innymi patogenami. Na przykład elektrokoagulacja z powodzeniem eliminuje brodawki wirusowe oraz nowotworowe zmiany skórne.
Nie można zapominać o profilaktyce. Szczepienia mają ogromne znaczenie w zapobieganiu niektórym chorobom zakaźnym skóry, takim jak ospa wietrzna czy różyczka. Regularna higiena oraz unikanie kontaktu z osobami chorymi również znacznie obniżają ryzyko wystąpienia infekcji skórnych.
Jakie są leki przeciwgrzybicze i antybiotyki?
Leki przeciwgrzybicze służą do zwalczania infekcji wywołanych przez grzyby. Mogą występować w różnych postaciach, takich jak:
- kremy,
- maści,
- tabletki,
- globulki.
Do najczęściej stosowanych preparatów należą:
- klotrimazol,
- flukonazol,
- terbinafina.
W przypadku poważniejszych zakażeń grzybiczych układowych wykorzystuje się:
- amfoterycynę B,
- leki z grupy triazoli.
Antybiotyki są skuteczne w leczeniu chorób spowodowanych bakteriami. Ich działanie polega na eliminacji bakterii lub hamowaniu ich namnażania. Wśród powszechnie stosowanych antybiotyków wyróżniają się:
- penicyliny,
- cefalozporyny,
- makrolidy.
Wybór konkretnego środka zależy od typu bakterii oraz lokalizacji infekcji.
Obydwie grupy leków – przeciwgrzybicze i antybiotyki – mają swoje unikalne wskazania i potencjalne działania niepożądane. Dlatego tak istotna jest konsultacja z lekarzem specjalistą przed rozpoczęciem terapii.
Jakie są preparaty miejscowe: elektrokoagulacja, kriochirurgia, laseroterapia?
Preparaty miejscowe, takie jak elektrokoagulacja, kriochirurgia czy laseroterapia, mają kluczowe znaczenie w terapii różnych schorzeń skórnych.
Elektrokoagulacja polega na usuwaniu zmian skórnych za pomocą prądu elektrycznego. Ta metoda pozwala skutecznie pozbyć się:
- brodawek,
- włókniaków,
- innych łagodnych zmian.
Co ważne, zabieg ten jest bezinwazyjny i charakteryzuje się szybkim procesem gojenia.
Kriochirurgia to technika zamrażania tkanek przy użyciu ciekłego azotu. Dzięki niej można efektywnie usuwać:
- brodawki wirusowe,
- niektóre nowotwory skóry.
Po przeprowadzeniu zabiegu skóra może być nieco zaczerwieniona, a pełne gojenie trwa zazwyczaj kilka dni.
Laseroterapia wykorzystuje skoncentrowane światło do precyzyjnego eliminowania zmian skórnych, takich jak:
- blizny,
- przebarwienia.
To mało inwazyjna metoda o minimalnym ryzyku powikłań oraz szybkim czasie regeneracji tkanek.
Każda z tych technik ma swoje unikalne zastosowanie w leczeniu konkretnych schorzeń dermatologicznych i przyczynia się do poprawy wyglądu skóry pacjentów. Regularne wizyty u dermatologa pozwalają na dostosowanie najbardziej odpowiedniej terapii do indywidualnych potrzeb każdego pacjenta.
Jakie są szczepienia jako forma profilaktyki?
Szczepienia odgrywają kluczową rolę w zapobieganiu chorobom zakaźnym, szczególnie tym dotykającym skórę. Dzięki nim prawdopodobieństwo poważnych infekcji, takich jak ospa wietrzna, znacząco maleje. Działanie szczepionek polega na stymulacji układu odpornościowego, co z kolei pozwala organizmowi skuteczniej zmagać się z różnymi patogenami.
Systematyczne szczepienia stanowią ważny element strategii zdrowotnych, których celem jest ochrona całych społeczności przed rozprzestrzenianiem się chorób zakaźnych. Na przykład, zaszczepienie przeciwko wirusowi HPV nie tylko chroni przed zakażeniem, ale również zmniejsza ryzyko rozwoju raka szyjki macicy.
Należy podkreślić znaczenie profilaktyki pierwszorzędowej, do której należy właśnie szczepienie. Jest to istotne narzędzie w walce z epidemiami. Wprowadzenie ogólnodostępnych programów szczepień zabezpiecza nie tylko osoby zaszczepione, ale także te, które z różnych powodów nie mogą przyjąć szczepionki. Rekomendacje dotyczące szczepień powinny być przestrzegane przez wszystkie grupy wiekowe, aby zapewnić bezpieczeństwo zdrowotne całej społeczności.
Profilaktyka chorób zakaźnych skóry
Profilaktyka chorób zakaźnych skóry odgrywa kluczową rolę w dbałości o nasze zdrowie. Obejmuje ona zarówno podstawowe zasady higieny osobistej, jak i unikanie sytuacji sprzyjających infekcjom. Regularne mycie oraz nawilżanie skóry może znacznie obniżyć ryzyko wystąpienia problemów skórnych. Dobrze jest również wybierać kosmetyki, które mają właściwości antybakteryjne.
Infekcje skórne mogą mieć różnorodne przyczyny, takie jak:
- wysoka wilgotność powietrza,
- osłabiony system odpornościowy.
Wilgotne środowisko sprzyja rozwojowi bakterii oraz grzybów, dlatego warto nosić ubrania wykonane z materiałów oddychających i unikać długotrwałego pozostawania w mokrej odzieży.
Osoby z obniżoną odpornością powinny szczególnie zwracać uwagę na profilaktykę. Wskazane są:
- szczepienia ochronne,
- ograniczanie kontaktu z chorymi lub tymi, którzy mogą być narażeni na zakażenie.
Regularne wizyty u dermatologa mogą być niezwykle pomocne w monitorowaniu stanu skóry i wczesnym wykrywaniu ewentualnych zagrożeń. Podejmowanie tych działań nie tylko chroni przed zakażeniami, ale także sprzyja utrzymaniu zdrowej kondycji skóry przez dłuższy czas.
Jakie jest znaczenie higieny skóry?
Higiena skóry odgrywa niezwykle ważną rolę w zapobieganiu infekcjom skórnym. Regularne mycie oraz pielęgnacja pozwalają na usunięcie patogenów, takich jak bakterie, wirusy czy grzyby, które mogą prowadzić do różnych schorzeń. Utrzymywanie czystości wpływa nie tylko na skórę, ale również na ogólny stan zdrowia, redukując ryzyko wystąpienia stanów zapalnych oraz podrażnień.
Dbanie o odpowiednią higienę to nie tylko codzienne mycie, ale także:
- stosowanie nawilżających produktów,
- unikanie kontaktu z substancjami drażniącymi,
- obserwowanie swojej skóry,
- skonsultowanie się z dermatologiem w razie zauważenia nietypowych zmian.
Praktyki te mają szczególne znaczenie w miejscach o podwyższonym ryzyku infekcji, takich jak baseny czy sauny. Przestrzegając zasad higieny, można znacznie zmniejszyć prawdopodobieństwo wystąpienia chorób skórnych i cieszyć się piękną oraz zdrową cerą przez długi czas.
Jakie czynniki sprzyjają infekcjom skórnym?
Czynniki sprzyjające infekcjom skórnym można rozpatrywać w kilku kluczowych aspektach.
Na początek, wilgotność odgrywa istotną rolę w rozwoju chorób skóry. Wysoka wilgotność powietrza oraz skóry stwarza doskonałe warunki dla wzrostu patogenów, takich jak bakterie czy grzyby, co prowadzi do ich nadmiernego namnażania.
Innym ważnym czynnikiem jest osłabiona odporność. Osoby z obniżoną funkcjonalnością układu immunologicznego, na przykład te cierpiące na przewlekłe schorzenia lub przyjmujące leki immunosupresyjne, są bardziej podatne na różne infekcje skórne. Ich organizmy mają trudności z eliminowaniem patogenów.
Dodatkowo, kontakt z osobami zakażonymi znacząco zwiększa ryzyko wystąpienia infekcji. Przenoszenie drobnoustrojów następuje nie tylko przez bezpośredni fizyczny kontakt, ale także dzięki wspólnemu korzystaniu z przedmiotów osobistych.
Nie można również zapominać o higienie oraz odpowiedniej pielęgnacji skóry. Ich brak może prowadzić do rozwoju bakterii i grzybów. Dlatego tak ważne jest zwracanie uwagi na te aspekty w kontekście zapobiegania zakażeniom skórnym – ich unikanie może znacznie poprawić kondycję naszej skóry.
Choroby skórne a układ odpornościowy
Układ odpornościowy ma kluczowe znaczenie w ochronie naszego organizmu przed infekcjami skórnymi. Jego sprawność decyduje o tym, jak skutecznie możemy stawiać czoła różnorodnym patogenom, takim jak bakterie, wirusy czy grzyby. Osoby z obniżoną odpornością, na przykład pacjenci cierpiący na choroby autoimmunologiczne lub ci, którzy przyjmują leki immunosupresyjne, są szczególnie narażeni na problemy skórne.
Niedostateczna reakcja układu odpornościowego może prowadzić do wystąpienia schorzeń takich jak:
- grzybica,
- liszajec,
- wirusowe zapalenie skóry.
Z drugiej strony, niektóre dolegliwości dermatologiczne mogą być efektem nadmiernej reakcji tego systemu, co skutkuje stanami zapalnymi.
Leczenie immunosupresyjne niesie ze sobą pewne ryzyka dla zdrowia skóry. Osoby korzystające z tych terapii powinny być świadome możliwości wystąpienia infekcji skórnych oraz konieczności regularnych wizyt u dermatologa w celu oceny stanu ich skóry. Dodatkowo odpowiednie zarządzanie funkcjonowaniem układu odpornościowego jest niezwykle istotne zarówno w prewencji, jak i w leczeniu zakażeń skórnych.
Jak odporność wpływa na występowanie chorób zakaźnych skóry?
Odporność jest niezwykle ważna w kontekście walki z infekcjami skórnymi. Silny układ immunologiczny potrafi skutecznie eliminować patogeny, takie jak bakterie, wirusy czy grzyby, które są odpowiedzialne za różnego rodzaju infekcje. Osoby z osłabioną odpornością, na przykład te cierpiące na choroby autoimmunologiczne lub stosujące leki immunosupresyjne, często stają przed większym ryzykiem wystąpienia takich problemów zdrowotnych.
Badania wskazują, że u osób z obniżoną odpornością znacznie częściej występują infekcje skórne oraz ich komplikacje. Zmiany w działaniu układu odpornościowego mogą prowadzić do trudniejszych do leczenia zakażeń i zwiększać prawdopodobieństwo ich nawrotu. Na przykład pacjenci zakażeni HIV/AIDS są bardziej narażeni na różnorodne choroby skóry wywołane przez różne patogeny.
Aby wzmocnić swoją odporność, warto postawić na zdrowy styl życia. Oto kilka kluczowych elementów:
- zrównoważona dieta,
- regularna aktywność fizyczna,
- systematyczne wizyty u dermatologa.
Te działania mogą znacząco obniżyć ryzyko pojawienia się chorób zakaźnych skóry oraz pozwalają na bieżąco monitorować stan zdrowia skóry i zapobiegać ewentualnym infekcjom.
Jakie są choroby skórne a leczenie immunosupresyjne?
Leczenie immunosupresyjne znajduje zastosowanie w przypadku wielu schorzeń skórnych, takich jak łuszczyca czy atopowe zapalenie skóry. Wprowadzenie tych leków prowadzi do osłabienia układu odpornościowego, co może skutkować poważnymi problemami zdrowotnymi związanymi ze skórą. Osoby korzystające z tej formy terapii są bardziej narażone na infekcje, ponieważ ich organizm ma ograniczone możliwości obronne w walce z patogenami.
W kontekście tego rodzaju leczenia kluczowe jest zachowanie odpowiedniej higieny oraz profilaktyki. Regularna pielęgnacja skóry i unikanie kontaktu z potencjalnymi źródłami zakażeń mogą znacząco obniżyć ryzyko wystąpienia dodatkowych problemów dermatologicznych. Co więcej, lekarze nieustannie monitorują stan pacjentów i dostosowują terapie do pojawiających się objawów.
Nie można również pominąć faktu, że specjaliści często rekomendują stosowanie preparatów miejscowych. Takie środki mogą wspierać leczenie schorzeń skórnych u osób poddawanych terapii immunosupresyjnej. Dzięki nim możliwe staje się łagodzenie objawów bez nadmiernego obciążania układu odpornościowego.
- zachowanie odpowiedniej higieny,
- profilaktyka,
- regularna pielęgnacja skóry,
- unikanie kontaktu z potencjalnymi źródłami zakażeń,
- monitorowanie stanu pacjentów przez lekarzy.





Najnowsze komentarze